Посвещава се на политическия офицер
Петър ПАНДУРСКИ и подобни нему, шестващи безнаказано из otbrana.alle.com, Група
за протест на Българската армия и други
публични Facebook групи.
ТРАНСФОРМАЦИЯТА НА МЕДИЦИНСКАТА СЛУЖБА НА ВЪОРЪЖЕНИТЕ СИЛИ
–ИСТОРИЧЕСКИ ПРЕГЛЕД И ПЕРСПЕКТИВИ.
Доцент д-р Николай Колев
Непосредствено след
Втората световна война медицинската служба на Българската армия тръгва по
екстензивен път на развитие като самозадоволяваща се система по отношение както
на мирновременните, така и на структурите, предназначени за война. В началото
на обществено политическите промени в страна през 1989 г. въоръжените сили
притежават развърната мрежа от лечебни, възстановителни и
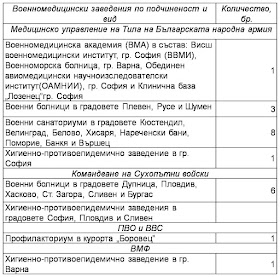
хигиенно-противоепидемични заведения (таблица 1)[19,26].
Таблица 1
Военномедицински заведения на Българската армия
към 31.12.1989 година
Във Военномедицинска
академия и останалите болници са развърнати над 2800 легла, от които 1230 във
ВВМИ и 370 във Военноморската болница в гр. Варна, което представлява 3,30% от
наличната в страната болнична леглова база [1,7,19]. При осреднена численост на
армията към този период около 150 000 души, осигуреността на личния състав с
болнични легла е 186о/ооо, което надхвърля близо
два пъти приетите норми за осигуреност на населението в страната по това време
(110о/ооо) [1]
Мирновременната част
на военномедицинската система през разглеждания период се сблъсква с редица
проблеми част, от които наследени от миналото – финансиране, ориентирано към
задоволяване на потребностите основно на ВВМИ, а в последствие на ВМА (само в
началото на 1989 г. за оборудване на реанимационно отделение в близост до
резиденцията на държавния глава в Банкя са отпуснати 1,5 млн. долара);
застаряване на военните лекари, като делът на навършилите 50 години сред
нефролозите е 50%, 43% при гастроентеролозите, неврохирурзите и психиатрите
, 40% при невролозите, 32-33% при общите хирурзи и гръдните хирурзи и
тези при изгаряния; намаляваща привлекателност на професията военен лекар,
като за периода 1990-1991 г. 50 студенти
по медицина, стипендианти на Министерството на отбраната, възстановяват на
бюджета получените стипендии за издръжка и
се освобождават от задължението да служат във въоръжените сили [19].
Екстензивното развитие
на военномедицинската служба е особено изразено в планираните за развръщане в
случай на война медицински структури на различните командни равнища, което е свързано
с огромен разход на ресурси. Така например за комплектоването на една от
тогавашните три общовойскови армии са потребни между 404-488 автомобилни
линейки [25,26]. Подобно е и положението с полевите и стационарни болнични
легла за военно време, които достигат към 1989 г. 103 300, при налични общо във
страната около 84 000 [1,26]. Общият брой на лечебните
заведения за военно време е 324, като за комплектоването им с висш медицински
персонал се привличат 40% от наличните в страната хирурзи и травматолози и 100%
от анестезиолозите, специалистите по кръвопреливане, гръдните хирурзи и
хирурзите по изгаряния. Това създава проблеми с кадровото осигуряване на двете,
развиващи се самостоятелно една от друга лечебни системи в случай на война.
Военната има недостиг от хирургични кадри и преподготвя лекари от други
медицински специалности, а цивилната – недостиг от лекари въобще, поради което
разчита в случай на война да ползва студентите от 4-ти до 6-ти курс включително
[26].
Подобно екстензивно развитие се наблюдава и в държави-членки на НАТО. Един
сравнителен анализ между медицинските възможности на армейския корпус от
Сухопътните сили на ФРГ и българската общовойскова армия показва, че те са сходни.
Така например възможностите за хирургическа помощ в тактическата зона в
Бундесвера са 1200-1500 ранени в денонощие, а у нас – 750-800 [18]. Сходна
е и осигуреността на войските с болнични легла, с тази особеност, че у нас тя се
достигат в условията на недостиг на човешки ресурси в здравеопазната система [18].
Началото на промените в медицинската служба на въоръжените сили се поставя
през 1992 г., когато екип от Медицинско управление на ГЩ и ВМА разработва Концепция за реорганизация и развитие на
медицинската служба на Българската армия в мирно и военно време в периода 1992 г.
до 2000 г.
[17].
Целта е да създаде съответствие между системите за медицинско осигуряване
във военно и мирно време със: стратегическите задачи на армията, нейната
структура, численост, дислокация и форми за мобилизационно и оперативно
развръщане; способите за водене на операцията (бойните действия) от
видовете въоръжени сили и родовете войски; постиженията на съвременната
медицинска и военномедицинска науки; икономическата система на страната
и развитието на националното здравеопазване.
По отношение на реформата на военно-здравеопазната
дейност са определени две основни направления, свързани съответно с
трансформиране на системата за мирно и военно време. Всяко от едно от тях включва в себе промени в
компонентите, свързани с лечебно-евакуационното осигуряване;
хигиенно-противоепидемичната дейност; военната фармация; управлението. Посочено
делене е в значителна степен условно, тъй като между двете направления
съществува взаимна връзка. Условността
се определя и от разбирането, че военновременното състояние на системата е
функция на мирновременното, а реализирането на медицинското осигуряване се
осъществява от многофункционални (комплексни) медицински сили и средства под
единно управление. В концепцията са определени и времевите рамки за
реализиране, включващи два етапа – на структурни промени (до 1993 г.) и на
модернизация (до 2000 г., а най-вероятно и в последствие). При разработване
на Концепцията са формулирани и условията за нейното практическо реализиране и
произтичащите от това задачи: дефицит от време за структурния етап (това
налага едновременно разработване на щатове и табели за
комплектуване, своевременно предислоциране и преподчиняване, провеждане на ликвидационни действия - частични или пълни, спрямо отделни структури и т.н); икономическа криза и ограничения в числения състав на въоръжените сили (отчитане на себестойността на провежданите мероприятия, математическо моделиране на потребностите от персонал и др.), разминаване на мирновременната военномедицинска инфраструктура и предвижданата дислокация на въоръжените сили, усложнени демографски процеси, предстоящи структурни промени в националното здравеопазване.
комплектуване, своевременно предислоциране и преподчиняване, провеждане на ликвидационни действия - частични или пълни, спрямо отделни структури и т.н); икономическа криза и ограничения в числения състав на въоръжените сили (отчитане на себестойността на провежданите мероприятия, математическо моделиране на потребностите от персонал и др.), разминаване на мирновременната военномедицинска инфраструктура и предвижданата дислокация на въоръжените сили, усложнени демографски процеси, предстоящи структурни промени в националното здравеопазване.
Концепцията потвърждава съществуващите до 1992 г. принципи за организиране
на медицинска помощ, лечение и възстановяване на ранени и болни в бойни
условия. В общовойсковите съединения и части и в съединенията и частите от
родовете и специални войски на Сухопътни войски се премахва етапа на до
лекарската помощ. В състава на медицинските служби на армейските корпуси (заменили общовойсковите армии) се
запазват армейските медицински полкове, които са с непроменен състав. Те, както
и преди са предназначени за изпълнение на задачи в интерес на по-ниските
командни равнища и по същество не се явяват етап в разчленяването на
медицинската помощ (таблица 2) [17,25].
Таблица 2
Ешелониране
на медицинската помощ в Сухопътни войски.
Това решение на практика премахва многоетапността в тактическата зона, чрез
съкращаване на етапа на долекарска помощ. С пъти са съкратени болничните легла
за военно време към Генералния щаб и към щаба на Сухопътни войски. Във
Военновъздушните сили е съкратена авиационната болница, чиито функции се поемат
от Военномедицинска академия. В този дух са и промените във ВМС. Предприетите
мерки рязко подобряват положението с човешките ресурси спрямо 1989 г., тъй като
снижават мобилизационните потребности на медицинската служба [26]. Концепцията
предвижда медицинското осигуряване на БА във военно време да се осъществява в
три ешелона на театъра на военните действия и един извън него. Този факт
показва, че преди повече от 10 години е предвидена теоретичната постановка сходна
със сега съществуващата в НАТО [27,28,29], но тя не е осигурена в
материално-техническо отношение. Това често пъти се забравя от настоящи
управленски кадри и военномедицински теоретици.
Концепцията представлява интерес и с постановките си относно развитието на
мирновременната военномедицинска система, като са формулирани принципи за нейното изграждане: за взаимната връзка между мирновременното и военновременното състояние
на военно-здравната система; за съответствие с общите принципи за
изграждане и функциониране на здравеопазването в страната; за
икономическата ефективност; за държавно-обществения контрол върху системата; за
частичната децентрализация в управлението; за взаимната връзка с националната здравна система.
Предвижда
се в мирно време Българската армия да разполага с три военни болници и шест
военни поликлиники (поликлиниките са своеобразен първообраз на създадените
близо осем години по-късно в системата на цивилното здравеопазване
Диагностично-консултативни центрове); пет центъра за рехабилитация; пет военно
хигиенно-епидемични инспекции; шест медицински снабдителни бази; Централна
военно-лекарска комисия; Център по психо-профилактика;
Централна съдебномедицинска лаборатория; Център по медико-статистически
изследвания и медицинска социология и Център по фармацевтичен маркетинг, пряко
подчинени на Медицинско управление на Генералния щаб [17].
През есента на 1997 г. по причина на тежката икономическа криза е взето
решение за снемане от мобилизационните планове на още военновременни здравни
заведения, като се планира БА да развръща за военно време само полеви болници,
равни по брой на военновременните общовойсковите съединения от Сухопътни
войски. Мирновременните военни болници се запазват с известни съкращения на
персонала [26].
Проучванията на материали от военния и военномедицинския печат показват, че
извършените реорганизации след 1997, с малки изключения не са резултат от
задълбочени теоретични постановки. Типично за този период е, че проблемите на
медицинската служба и пътищата за тяхното разрешаване са преди всичко обект на
дискусии под формата на интервюта или журналистически публикации по страниците
на вестници и популярни списания [3,4,5,20]. Подобен подход може да бъде
оценен като целесъобразен от гледна точка на разясняване и популяризиране сред
обществеността на проблемите на медицинската служба на въоръжените сили и
предлаганите решения за преодоляването им, но той трябва да се разглежда
по-скоро като “PR” кампания и не може да замени научното изследване.
Елементи от теоретични разсъждения
през изследвания период могат да бъдат открити и в становища и докладни записки
до министъра на отбраната, началника на Генералния щаб на Българската армия и
други длъжностни лица [8,9,10,11,23]. Това на практика обаче са административни актове
и процедури, които, макар и да съдържат известен анализ и интерпретация на
факти, не могат да дадат изчерпателна теоретична обосновка на направените
предложения.
В Стратегическия преглед на
отбраната [24]
не се откриват теоретични постановки относно трансформирането на
военномедицинската служба с оглед съвременните предизвикателства. В Плана за организационното изграждане и
модернизация на въоръжените сили до 2015 г. медицинското
осигуряване се определя като относително самостоятелна логистична функция [21]. Определени са органите за ръководство - специализиран
отдел в ГЩ, специализирани направления в щабовете на видовете въоръжени сили и
специалисти в Съвместното оперативно командване (СОК). Реализирането на
медицинската поддръжка се възлага на ВМА и се реализира посредством: лечебните заведения в състава и;
медицинските служби в съединенията и медицинските пунктове в подразделенията;
Центъра по военна епидемиология и хигиена (ЦВЕХ); Центъра по военна психология
и психопрофилактика (ЦВПП); психолози в щабовете на видовете въоръжени сили и
психолози в съединенията, учебните бази и частите. Предвижда се структурите
за извън болнична и болнична помощ на Министерството на отбраната, структурите
на подчинение на министъра на отбраната и Българската армия и дейността им да
се приведат в съответствие със стандартите на другите страни членки на НАТО, за
постигане на оперативна съвместимост. В плана липсва конкретизирана рамка за
развитието на медицинската система.
Въпросът за ориентирането на военномедицинската система не е нов. В едно малко
известно холандско проучване по програма „ФАР” за подпомагане на Министерството
на здравеопазването в България от 1995 г. той е обширно коментиран [33]. В
него се акцентира върху необходимостта от преразглеждане на мястото на сектора
„здравеопазване” в системата на въоръжените сили. Авторите подчертават, че
развитието на способности в областта на военната медицина и военновременните поражения
на личния състав са важни за армията, но този проблем не касае семействата на
военните и гражданските лица от сферата на отбраната, както и населението на
страната. Заключението за обслужване на контингенти, които не са свързани с
Българската армия е правилно. Така
например през 1989 г. само 44,5% от обслужените 800 000 амбулаторни пациенти във
военните болнични заведения са донаборници, срочнослужещи, свръхсрочнослужещи и
запасни, т.е непосредствено свързани с отбраната. Такова е положението и при
болничното лечение, при което присъщи за системата са 59,1% от хоспитализираните
60 000 пациенти [19]. Изхождайки от тенденциите за развитие на
военномедицинските системи на западноевропейските държави, авторите на
проучването по „ФАР” приемат, че е възможно: запазване на статуквото; ограничаване на функциите на Министерството на
отбраната в областта на военната медицина до военновременните такива и отпадане
на функциите на Министерството на отбраната в областта на здравеопазването.
Според тях предимствата на първото решение е, че няма нужда да се взема такова
и липса на опозиция от страна на ангажираните във военната ведомствена болнична
система. Недостатъците на подобен подход са в невъзможността на Министерството
на здравеопазването да провежда цялостна здравна политика и мениджмънт и
по-големите разходи за страната [24]. Второто решение е актуално и до днес,
тъй като акцентира върху развитие на способности за медицинска поддръжка на
бойното поле (в зоната на операцията), т.е връщане на военномедицинската
система към изначалното й предназначение.
То е в съзвучие с произтичащата от
характеристика на настоящите и бъдещи заплахи необходимост стратегическата цел
на военномедицинската служба в следващите 10-15 години да бъде пренасочена от
поддържане на медицинска система за предоставяне на услуги на военнослужещите
на територията на страната към придобиване на експедиционни медицински възможности
за действие в полеви условия в различни точки на света [25]. Така например Бундесвера
предвижда да редуцира болничните легла на Санитарната служба от 2299 бр. през
1997 г. до 1675 бр. през 2010 г.
[30,31,32] .Такива намерения в цитирания вече
План 2015 не се откриват.
За определяне на настоящото състояние на медицинската служба на Българската
армия са изследвани: осигуреността на личния състав от Министерството на
отбраната, структурите на подчинение на министъра на отбраната и Българската
армия с болнични легла; количествените параметри на ангажирания персонал; финансовите
разходи за издръжката й; съществуващите
законови предпоставки за настоящето състояние (анализът е базиран на данни за
численост на ангажираният в отбраната персонал, показан в таблица 3).
Таблица 3
Числен състав на Министерството на
отбраната, структурите подчинени на Министъра на отбраната и Българската армия
по Плана за организационно изграждане и модернизация
на въоръжените сили до 2015 г. [по 21]
При личен състав към 01.01.2004 г. 57177 души, осигуреността с ведомствени
болнични легла е 258,84 0/0000, което надхвърля
съществуващата осигуреност в Българската армия до 1989 г. и осигуреността на
личния състав от Бундесвера [30,31,32], която към
1997 год е 45,98 0/0000. Аналогичният показател за
населението (в страната към 01.01.2004 г. са развърнати 262 болнични завения с
45537 легла) е 59,10 0/0000,
т.е около четири пъти по-ниска [2].
Това показва, че военно-медицинската система е ориентирана към
мирновременни задачи, а по количествени параметри надхвърля реалните
потребности на въоръжените сили. Ако до началото на обществено-политическите
промени в страната това може в известна степен да се оправдае с блоковото
противопоставяне и подготовка за участие в изтребителна война, то в съвременни
условия поддържането на подобни параметри на системата не може да бъде мотивирано.
Освен приведените по-горе данни за Бундесвера, собственият опит от посещения в
щабквартирата на алианса в Брюксел в средата на 90-те години показва, че
старите членки на НАТО (Великобритания, Холандия, Белгия) и някои от
новоприетите държави (Чешка република) още през този период редуцират
военноболничната си система, макар в последствие да се установява, че пълното и
съкращаване (Холандия) е грешка.
Във мирновременната военномедицинска система са ангажирани около 3360 души [22], като
в състава на ВМА освен лечебни заведения
влизат и медицинските пунктове към Министерството на отбраната, съединенията и
частите от Българската армия, Националната разузнавателна служба и Националната
служба за охрана. Това представлява приблизително 8,41% от посочената в Плана за организационно изграждане и модернизация на
въоръжените сили до 2015 г. численост на военнослужещите към момента на
приемането му (изчисленият показател в известен смисъл е условен, тъй като
липсва некласифицирана информация за ангажирания медицински персонал в двете национални
служби). Числеността на военномедицинската служба на Българската армия надхвърля
обичайната за страните от НАТО. Така например при численост на въоръжените сили
на Кралство Белгия по данни от 1998 г.
42 500 военно-медицинския
персонал е 1750 души (4 %).
Финансовите разходи за издръжката на
системата са определени при отчитане на промените, настъпили с приемане на
законите за здравното осигуряване (1998 г.)14 и за лечебните
заведения (1999 г.) [15]. В съответствие с първия закон се въведе финансиране на
доболничната и болнична помощ в страната чрез Националната здравно осигурителна
каса (НЗОК), валидно и за личния състав от Министерството на отбраната,
структурите на подчинение на министъра на отбраната и Българската армия.
Вторият закон запази възможността, военните лечебни заведения да получават
субсидия от републиканския бюджет през този на Министерството на отбраната.
Следователно финансовите разходи за издръжката на системата се формират от два
компонента: дължими вноски към НЗОК от бюджета в размер на 6% върху
възнаграждението за военнослужещите и 3,1% за гражданските лица, платими от
работодателя и бюджетна субсидия (таблица 4) [12] . При средни работни заплати в
отбраната към 01.07.2004 г. 735,60 лева за военнослужещи и 399,00 лева за
граждански лица, дължимите вноски за здравно осигуряване за една календарна
година възлизат на 22 076 332,00 лева (при изчисленията не е взета предвид
числеността на Министерството на отбраната и структурите, подчинени на
министъра на отбраната, поради липса на данни за тяхното разпределение по
категории - военнослужещи и граждански лица).
Таблица 4
Разходи на Министерството на отбраната за медицинско
осигуряване на въоръжените сили за 2004 година [По12].
Бюджетните субсидии за ВМА по проектобюджета за 2005 г. са 35 000 000
(не са открити данни в некласифицирани източници за предходни и последващи
години) [16].
Общият размер на заделяните финансови средства за медицинско осигуряване за
една година е 57 076 332. Ако се приеме, че тези средства не са
променяни в следващите години (по причини на направеното по-горе уточнение) и те
се съпоставят с военните бюджети за 2006 и 2007 години ще стане видно, че
разходите на Министерството на отбраната представляват съответно 6,22% за 2006
г. и 5,79% за 2007 г.[13] Поради липса на данни в изследването не са включени средствата
за издръжка на медицинските служби на Министерството на отбраната, Българската
армия и националните служби, както и за нуждите на медицинската поддръжка на наши
контингенти в задгранични мисии. От теоретична гледна точка заделяният финансов
ресурс осигурява годишно за всеки военнослужещ или гражданско лице в заето в
отбраната по 1180 лева за доболнична и болнична помощ (посоченото число е
условно, както по непълната информация за обслужваните контингенти извън
Министерството на отбраната и Българската армия, така и поради наличие в
състава на ВМА на структури, които нямат болнични функции – например за контрол
и опазване на общественото здраве, за военномедицинска експертиза и др.). Независимост
от изказаните съображения за условност, финансовата осигуреност на населението
по бюджета на НЗОК [11] е в пъти по-ниско (138,80 лева годишно, като изчислението също
е приблизително тъй като в броя на населението е включен личния състав на
въоръжените сили, а в бюджета – вноските, които внася Министерството на
отбраната).
Посоченото състояние на системата е в известен смисъл резултат от
унаследения начин на мислене от преди 1989 г., липсата на теоретично
обосноваване на извършените реформи в периода 1992-2000 г. и не на последно
място – от субективните грешки допуснати при приемането на законите за
здравното осигуряване и за лечебните заведения в края на 90-те години на
миналото столетие и бездействие в последствие при техните многократни поправки.
Причините за състоянието на военномедицинската система могат да се групират в
две групи - финансови и институционални.
Финансовите предпоставки се дължат на вече изложения факт, че военнослужещите се осигуряват здравно
по два различни механизма – по общия ред за страната чрез вноски в НЗОК (по
Закона за здравното осигуряване) и бюджетно финансиране на ведомствената
военномедицинска система (по Закона за лечебните заведения и Закона за
отбраната и въоръжените сили на Република България). При тези условия военно
лечебните заведения работят по установения за цялата страна ред, но се финансират
от два източника – НЗОК по съответните клинични пътеки и Министерството на
отбраната. Средствата получени по клиничните пътеки обаче се отчитат като
печалба. Така например за м.март. 2007 г.
общият размер на печалбата на ВМА е в размер на 384 000 лева, от които
около 60% за сметка на касата (230 400 лева), а останалите - от наеми,
договори със застрахователни дружества или от пряко заплащане от пациенти [6]. Едно най-опростено изчислени
показва, че т.нар. "печалба" от НЗОК в рамките на една година е
2 764 800, което представлява 12,52% от дължимите вноски от
Министерството на отбраната по Закона за здравното осигуряване. Подобна
практика не съществува в алианса. В цитираните здравни закони и ведомствената
нормативна база липсват прозрачни и точни критерии за планиране на
размера на бюджетната субсидия. От тази гледна точка, целевото направление за
разходи на военния бюджет за функция „Здравеопазване”
[21] не може да бъде обективно оценено, за да се анализира тяхната целесъобразност и
потребността за преструктуриране с оглед на стратегическата цел. Новоприетият Закон за отбраната и въоръжените
сили на Република България (2009 г.) също не внася прозрачност по
финансирането, с изключение на правното регламентиране на получаване на
допълнителни възнаграждения от военномедицинския персонал за сметка на
придобитите финансови ресурси по клинични пътеки.
Институционалните предпоставки произтичат от Закона за лечебните заведения. Той на практика елиминира
потребността от медицински структури в Министерството на отбраната, Българската
армия и споменатите национални служби, тъй като ги изключва от лечебните
заведения за извън болнична помощ. На практика военнослужещите и гражданските
лица се обслужват от предвидените в чл. 8 амбулатории за първична медицинска помощ
(индивидуална или групова практика за първична медицинска помощ),
диагностично-консултативни центрове и др. по общия ред за страната[15]. Между първичната
медицинска помощ по смисъла на закона и задачите, които се решават на роля 1 в
НАТО (за Сухопътните сили на САЩ – роля 2) може да бъде поставен знак на
равенство (изключението е в необходимостта лекарите на упоменатите роли да имат
по-голям набор от умения в областта на хирургията и реанимацията на ранени
пациенти). В този ред на мисли е и въпросът за осигуряване на първичната
медицинска помощ в мисии зад граница, тъй като на територията на страната тя се
осъществява по общ за населението и заетите в отбраната ред, който не е
приложим в операции зад граница. Въпрос, на който при тази законодателна база
не може да бъде даден задоволителен отговор. Още повече, че структурите,
предназначени за горната цел трябва да бъдат съгласно изискванията на алианса
щатно интегрирани във формированията, които осигуряват, т.е да съществуват на
територията на страната днес и преди покана за участие в мисия. Институционалните
предпоставки се утежняват от факта, че за разлика от нашите съюзници, ние не
притежаваме модел за набиране на необходимите специалисти за нуждите на
военномедицинската служба, за тяхната подготовка и кадрово развитие.
Анализираната констелация от фактори показва, че
на този етап формулираната стратегическа цел за пренасочване на
военномедицинската служба от поддържане
на медицинска система за предоставяне на услуги на територията на страната към
придобиване на експедиционни медицински възможности за действие в полеви
условия в различни точки на света не може да бъде постигната.
Постигането на медицински оперативни способности
в отговор на стратегическата цел предполага решаването на комплекс от задачи,
свързани с:
а) разработване на медицински концепции, доктрини
и др. нормативни документи;
б) създаване на условия за кадрово и материално-техническо осигуряване;
в) изграждане на единна система за подбор,
подготовка и професионално развитие на персонала;
г) разработване на модели за поддържане на
професионалната подготовка на лекари, сестри и санитари, финансово осигуряване
и др.
Те могат да бъдат изпълнени успешно само при преориентиране
на стратегическата цел и при осигуряване
на междусекторна подкрепа от
националните институции в областта на
здравеопазването и медицинското образование. Новото виждане за ролята и
задачите на военномедицинската служба в контекста на членството в НАТО и
междусекторния подход при тяхното решаване са един от възможните начини за
изграждане на малки, високопрофесионални медицински структури, с висока степен
на готовност за активиране и способност ефективно да поддържат национални
формирования в операции в различни географски точки на света. По този начин
българската военномедицинска служба най-пълно ще отговори на потребностите на
променената среда за сигурност и произтичащите от това задачи на въоръжените
сили.
Изложеното дава основание да се заключи, че на този етап трансформацията на военномедицинската служба не е изяснена и следователно
не се е състояла, а предстои.
Използвана литература
1.Апостолов,
Евг., П. Петков, Здравеопазване, темпове и пропорции, Медицина и
физкултура, София, 1986
2.Болници и болнични
легла в Р. България към 31.12.2005 (по http://bg. wikipedia.org)
3.Вестник “Българска
армия” бр. от 19.7.1993, 25.8.1993, 19.3.1997, 7.4.1998, 8 и 28.6.1999,
30.11.2001
4.Вестник “Демокрация”
бр. от 8.9.1993
5.Вестник “Новинар”бр.
от 8.10.1997
6.Вестник “Труд”бр. от
18.05.2007
7.Доклад на началника на
Военномедицинска академия пред Началника на Генералния щаб от 08.04.1996 (личен
архив на автора)
8.Докладна до Министъра
на отбраната от 22.03.1990 относно статута на военните катедри на ВМА базирани
в НИСМП “Н. И. Пирогов”
9.Докладна до Началника
на Генералния щаб на Българската армия от зам. началника на ВМА, вх. № 1794 от
15.7.1998
10.Докладна до Началника
на медицинското осигуряване на БА от заместник началника на медицинското
осигуряване, той и началник на ВМА, вх. № 1707 от 26.9.1998
11.Докладна записка на
армейски генерал Д. Джуров до Политбюро на ЦК на Българската комунистическа
партия от 06.12.1989 г. ( личен архив на автора)
12.Закон за бюджета на
Националната здравно осигурителна каса за 2006 г., ДВ, бр. 102,2005
13.Закони за държавния
бюджет на Република България за 2006 година, ДВ бр. 105, 2005 и за 2007 година,
ДВ, бр.108, 2006
14.Закон за здравното
осигуряване, ДВ, бр.70,1998
15.Закон за лечебните заведения,
ДВ, бр.62, 1999
16.Комисия по
здравеопазване на ХХХІХ Народно събрание, Протокол № 120 (стенографски запис),
2004
17.Концепция за реформа
на медицинската служба на българската армия до 2000 г., ВМА, 1992
18.Кушев, Ж., Н. Колев,
Ем. Манев, По някои въпроси на организацията на медицинското осигуряване на
сухопътните сили на ФРГ, Медицинско осигуряване на войските, Сборник № 9, ВИ,
1992
19.Материали от
проведено изследване на състоянието на медицинското осигуряване в Българската
армия, 1991 (личен архив на автора)
20.Общество и армия, бр.
4,1991
21.План за
организационното изграждане и модернизация на въоръжените сили до 2015 г., ДВ,
бр. 103,2004
22.Постановление на
Министерския съвет №45, ДВ, бр.18, 2001, изменяно и допълвано с последващи
постановления в ДВ, бр.25,2001, бр.64, 2001, бр. 9,2002, бр.61,2002
23.Становище до
началника на ГЩ на БА от началник катедра “ОТМС” на ВМА, вх. № 1796 от
16.07.1998
24.Стратегически преглед на отбраната,
политическа рамка, по http://www.md.government.bg
25.Узунов, Ст., Н. Колев, Лечение и възстановяване на
ранени и болни в бойни условия, ВА, С., 2005
26.Узунов, Ст., Н. Колев, В. Кънев,
Развитие на военновременната болнична система на въоръжените сили на България
(1985 – 2000 г.),125 години от освобождението на България и възстановяването на
Българската армия (юбилейна научна конференция), ВИ, С, 2003
27.Allied doctrine
85-8, Allied Command Europe
28.Allied Joint
Medical Support Doctrine, 4.10., Stanag 2228
29.Doctrine for
Health Service Support in Joint Operation, Joint Publication 4.02, Training and
Doctrine Command, US Army, 2000
30.MedEvac Personelle und
zeitliche Vorgaben, Koblenz, 2004, (по ttp://www.bundeswehr.de)
31.Mediczinisches Gerät der Bundeswehr, (по http:// www.sanitaetdienst-bundeswehr.dе)
32.Jahresbericht
2003, Unterrichtung durch den Wehrbeauftragten, Sanitätdienst, (по http:// www.bmvg.de)
33.Schaapveld, K. and all, Health management in Bulgaria, THO
Prevention and Health, Ministry of Health, Sofia, 1995 (личен архив на автора)
*-заглавието е
частична заемка от публикации на д-р Тони ФИЛИПОВ, а думата „ДЕМЕНТ” е моя,
произлиза от Dementia sinilis (старческо слабоумие)
и е създадена специално за публикацията.
*-заглавието е частична заемка от публикации на д-р Тони ФИЛИПОВ, а
думата „ДЕМЕНТ” е моя, произлиза от Dementia sinilis (старческо слабоумие) и е създадена специално за
публикацията.
Уважаеми дами и господа,
С това завършвам публикациите за заниманията на ДЕМЕНТА Николай Колев. Не
искам да отегчавам тези, които посещават блога ми или страницата ми във Facebook. Изводите оставям
на вас. В текста на трета част има абзац, който съм маркирал чрез подчертаване.
Идеята за рязко съкращаване на военновременните структури от есента на 1997 г.
и изпълнението й бяха ЕДИНСТВЕНО И САМО МОИ. Противници имаше и в ръководеното
от мен Медицинско управление. Спомням си
и отрицателното мнение на генерал Никола КОЛЕВ, по това време начело на ВВС (заседанието
на Военния съвет на началника на ГЩ се проведе в залата за брифинги на Учебния център на Военна
академия).
 |
| Снимката е само за илюстрация за мястото където през 1997 г. се проведе заседанието на Военния съвет на началника на Генералния щаб на Българската армия. |
Това не му попречи след време, вече като началник на ГЩ на Българската
армия да редуцира военновременните полеви болници до 4 бр. Но това е друга тема.
КРАЙ.







Няма коментари:
Публикуване на коментар